Tamaulipas / Tampico
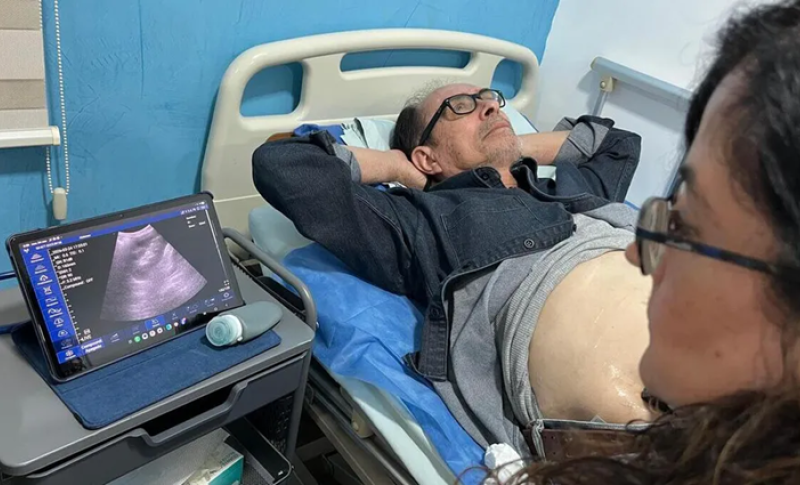
La lucha de Gabriel para recibir riñón en Tamaulipas: de hemodiálisis a ver cómo otros enfermos morí
MILENIO. En 2015, cuando sentía que su cuerpo ya no respondía más, Gabriel Gálvez Martínez supo que no había marcha atrás. La enfermedad —silenciosa, heredada, incubada desde el nacimiento— finalmente lo había alcanzado: su riñón derecho, invadido por quistes, dejó de funcionar.
A los 56 años, quedó incapacitado para trabajar y entró, de golpe, a una rutina que para muchos es la antesala de la muerte: la hemodiálisis.
Desde entonces, su sangre comenzó a salir de su cuerpo, a través de un catéter en el área de la clavícula, para ser filtrada por una máquina antes de regresar a su organismo. Tres veces por semana, durante sesiones de tres horas, permanecía conectado a ese equipo que hacía lo que su riñón ya no podía.
Una sala donde también se pierde la vida
En esa sala no solo corría la sangre: también el tiempo, la incertidumbre… y, a veces, la vida misma. Vio pacientes irse, literalmente, en la silla que minutos después él ocuparía.
Presenció ausencias que dejaban el aire más pesado, pero decidió no rendirse. Caminaba, se mantenía activo, seguía cada indicación médica como si en ello le fuera la vida, porque, en realidad, así era.
Al tampiqueño, de profesión piloto naval, le tocó ver todas las edades del dolor, desde adultos mayores hasta adolescentes y niños. Rostros cansados, cuerpos debilitados, historias que parecían llegar demasiado tarde.
Con el tiempo, llegó a una conclusión que le dolía tanto como la enfermedad: en México no existe una cultura sólida de prevención, y muchas veces la salud se atiende cuando ya es urgente, cuando ya casi no hay margen.
El costo de seguir con vida
“Me tocó sentarme en la silla de donde estaban levantando el cuerpo de una persona que había fallecido. La gente puede morir ahí mismo en el proceso; vi fallecer a dos señores”. Aun así, asegura que nunca sintió miedo. Se aferró a la fe, se puso en manos de Dios y siguió adelante.
Tuvo que vender su casa y echar mano de sus ahorros de toda la vida para atenderse en un hospital privado. El camino hacia el trasplante fue largo y exigente. Un filtro implacable: estudios, valoraciones con distintos especialistas para asegurarse de que sus demás órganos funcionaban bien. Le retiraron la vesícula; tuvo incluso que sanar una caries dental, pues cualquier posible foco de infección jugaba en su contra.
Todo tenía que estar en óptimas condiciones para una segunda oportunidad.
Dos años sostenido por una máquina
Pasó dos años en espera, sostenido por la máquina que lo mantenía vivo y por la esperanza. En ese tiempo, conoció historias estrujantes: personas que llevaban hasta nueve años esperando, otras que nunca podrían ser trasplantadas por complicaciones adicionales.
Hasta que en agosto de 2017 llegó la llamada que lo cambió todo. Una joven, de apenas 17 o 18 años, había sido declarada con muerte cerebral, y su familia, en medio del dolor, tomó una decisión profundamente generosa: donar sus órganos.
En cuestión de horas, el mundo se aceleró. Médicos, quirófanos, traslados. Él era compatible. Esa noche entró al hospital y, al amanecer, su vida ya era otra.
Una vida prestada
El trasplante fue exitoso. Después de 15 días hospitalizado, salió con un riñón que no era suyo, pero que latía como una nueva oportunidad de vida. Desde entonces, su historia ya no le pertenece solo a él; también es la historia de una vida que continuó en la suya.
El camino no estuvo libre de obstáculos, porque, debido a que en el IMSS dejaron de realizarse trasplantes, con grandes esfuerzos recurrió a la atención particular, con el producto de la venta de su casa y los ahorros de toda una vida. No había otra opción.
Un sistema que no alcanza
Hoy, al mirar atrás, no guarda rencor. Reconoce la vocación de los médicos, pero también habla de un sistema público rebasado, de decisiones administrativas erráticas y de una burocracia que muchas veces acelera la muerte. Sabe que sobrevivir fue también cuestión de oportunidad y que no todos corren con la misma suerte.
Por eso insiste en lo esencial: confiar en los médicos, atender la enfermedad a tiempo y, sobre todo, hablar de lo que muchos evitan: la donación de órganos. Porque, en su historia, la vida no regresó por azar, sino por el acto generoso de alguien más, su esfuerzo por ahorrar y tener que deshacerse de su propiedad.
Factores que agravan la enfermedad
Hoy lleva una vida normal. Cuida de cinco perros y 10 gatos, y carga con una certeza que comparte como advertencia a los demás: “El azúcar y la presión alta pueden echar a perder los riñones”. Estos factores agravaron su condición, porque él ya traía un padecimiento genético.
La principal causa de la insuficiencia renal es la diabetes. Y cuando el riñón falla, deja de filtrar la urea y la creatinina; esas toxinas son las que terminan dañando el cuerpo.
Trasplante es más rentable, pero no se hace
Un trasplante renal en un hospital privado puede llegar a costar cerca de 800 mil pesos, mientras que en el sector público ronda los 350 mil, afirma la especialista Esmirna Chuy Díaz.
Sin embargo, el tratamiento de diálisis y hemodiálisis representa para el gobierno un gasto anual de entre 350 mil y 400 mil pesos por paciente; por ello, advierte, se podrían salvar más vidas si se fortaleciera la procuración de órganos.
La presidenta de la Fundación Humanitaria de Trasplantes de Tamaulipas explica que mantener a un paciente en terapias sustitutivas de la función renal representa un mayor costo para el sistema de salud, especialmente ante la saturación de los servicios, lo que obliga, en muchos casos, a subrogar la atención.
“Es mucho más rentable apostar por el trasplante que seguir tirando el dinero en las diálisis y hemodiálisis. Una vez trasplantado, el paciente queda con una buena calidad de vida y su seguimiento ya solo requeriría de 10 mil a 20 mil pesos anuales”.
Menciona que la saturación en la demanda de las máquinas dializadoras y la falta de prevención en la salud hacen que cada vez más pacientes dependan de tratamientos renales, y muchos de ellos no cuentan con recursos ni para comprar un catéter.
En Tamaulipas más de 7 mil personas necesitan un riñón
Considerada por la Organización Mundial de la Salud como la epidemia del siglo XXI, la insuficiencia renal consume los presupuestos públicos. En Tamaulipas, se estima que más de 7 mil personas la padecen y se tratan con diálisis o hemodiálisis.
“Es una enfermedad catastrófica que consume cualquier presupuesto. Está asociada principalmente a la diabetes, la hipertensión arterial y otros padecimientos crónico-degenerativos que pueden detonarla o agravarla”, explica.
Como ejemplo, la profesional de la salud menciona que, tan solo en el hospital del IMSS en Ciudad Madero, se atiende a más de mil pacientes en diálisis, un volumen que es insostenible.
La especialista subraya que la clave está en la prevención y en la atención oportuna de las enfermedades que derivan en daño renal. No obstante, cuando el padecimiento ya está presente, es fundamental iniciar tratamiento temprano para frenar su avance y valorar la posibilidad de un trasplante.
“Las diálisis y hemodiálisis se utilizan de manera indiscriminada porque no hay acceso al trasplante, pero también porque muchos pacientes desconocen que pueden ser candidatos a un trasplante y que se tienen que registrar en una lista de espera”.
Explica que la diálisis peritoneal, a diferencia de la hemodiálisis, se realiza mediante un catéter en el abdomen que permite filtrar los desechos desde el interior del cuerpo. Sin embargo, advierte que este tratamiento suele estar asociado a una menor calidad de vida y a un mayor riesgo de mortalidad.
“Las terapias sustitutivas apenas suplen alrededor del 5% de la función renal, no rehabilitan, solo prolongan la vida. Con hemodiálisis, aproximadamente la mitad de los pacientes sobrevive tres años, y en la diálisis peritoneal la mortalidad es aún mayor: solo el 30% alcanza ese tiempo”, puntualiza.
Tamaulipas, el más atrasado
Tamaulipas fue, en 2025, el estado con menos trasplantes renales: solo uno en todo el año, lo que refleja la dificultad de acceder a este servicio médico especializado.
El registro del Centro Nacional de Trasplantes indica que actualmente hay 17 mil 602 personas en espera de un órgano o tejido en México; de ellas, 15 mil 484 requieren un riñón; mil 880, córnea; 194, hígado; 24, corazón; 12, hígado-riñón; seis, riñón-páncreas; y dos, páncreas.
En el caso de Tamaulipas, la situación es crítica, con apenas un trasplante renal, proveniente de donante fallecido. En 2024 no se registraron procedimientos; en 2023 se efectuaron ocho; en 2022, cinco; en 2021, siete; y en 2020, cuatro. En años anteriores, la cifra fue ligeramente mayor, con 11 trasplantes en 2019 y 16 en 2018, lo que evidencia una tendencia irregular y a la baja.
Este panorama impacta directamente en la disponibilidad de órganos. En México, el 80% de los trasplantes se realiza con donantes vivos —generalmente familiares— y solo el 20% proviene de personas fallecidas, debido a la falta de cultura de donación.
La entrevistada refiere que la tasa de donación en Tamaulipas es de cero a 1.5 por cada millón de habitantes; en México es de seis, mientras que en estados como Nuevo León, Jalisco y la Ciudad de México llega a 12. “Pero si nos vamos a países líderes como España, la cifra se va a 50 por millón de habitantes”.
Aunque oficialmente hay más de 15 mil personas en lista de espera por un riñón, la especialista advierte que existe un subregistro. “La cifra es incalculable. No se conoce el dato real porque solo los hospitales con licencia sanitaria para trasplantar pueden registrar a los pacientes; sin embargo, hay estimaciones en la literatura que hablan de más de 30 mil”.
La alta incidencia de diabetes, principal causa de enfermedad renal crónica, ha incrementado la demanda de riñones. A diferencia de otros órganos, los pacientes renales pueden prolongar su vida mediante diálisis y hemodiálisis, lo que aumenta la lista de espera con el paso del tiempo.
Urge un centro estatal de trasplantes
Esmirna Chuy destaca que en España, uno de cada dos pacientes en diálisis recibe un trasplante. Si ese mismo criterio se aplicara en Tamaulipas, hoy al menos 3 mil 500 personas ya habrían sido trasplantadas.
“No es altruismo solamente”, dice. “Es política pública: allá hay asignación de presupuesto, todos los hospitales de tercer nivel están equipados con unidades de trasplante y con personal especializado incentivado”.
El reto, advierte la nefróloga, es que Tamaulipas cuente con un centro de referencia. Pese al desarrollo del estado, no se ha destinado presupuesto suficiente para atender la demanda y, ante la ausencia de hospitales públicos con esta capacidad, los pacientes son enviados a Monterrey o a la Ciudad de México.
Aunque en el Hospital Regional del IMSS en el sur del estado se realizan cirugías de procuración, los trasplantes se llevan a cabo en la sultana del norte, donde también existen largas listas de espera.
“Si consideramos que en Monterrey se realizan entre 70 y 80 trasplantes al año y hay más de mil pacientes en su propia lista, los tiempos de espera son muy prolongados. Lo ideal sería contar con un centro de referencia en Tamaulipas”, reitera.
Enfatiza que el problema no es tecnológico, sino de organización presupuestal y voluntad institucional. Recuerda que en el hospital del IMSS en Ciudad Madero se realizó el primer trasplante renal en Tamaulipas de donante fallecido en 2009, considerado un hecho histórico, así como otro de donante vivo en 2008. En dicho nosocomio, ella efectuó 36 trasplantes, siendo el último en 2015.
Comenta que, desde inicios de los años 2000, se empezaron a regular los trasplantes y México adoptó la figura del coordinador hospitalario de donación, inspirada en el modelo español, con el objetivo de fortalecer esta cultura y detectar posibles donantes.
España apuesta por trasplantar para salvar vidas
España ha hecho del trasplante su principal apuesta frente a la insuficiencia renal. No por casualidad, sino porque ofrece mejores resultados y salva más vidas, explica Montserrat Picazo Sánchez, nefróloga con más de dos décadas de experiencia y originaria de aquel país.
Para empezar, allá la seguridad social es universal, y esto incluye a la población inmigrante, que tiene acceso a tratamientos de diálisis cuando ya llevan un tiempo viviendo allá y también son integrados en la lista de espera de un trasplante.
Hay equidad social, refiere. Tener o no dinero no hace la diferencia en el tema, pues la administración pública asume el costo de tratamientos y trasplantes renales, luego de una detección oportuna.
“La cultura de donación es distinta: la ley considera a toda persona como potencial donante en condiciones óptimas. Aun así, siempre se pide el consentimiento familiar y en las unidades de cuidados intensivos siempre hay un coordinador de trasplantes”.
Picazo Sánchez sostiene que incluso los adultos mayores son considerados para un trasplante y que, de manera constante, se amplían las fuentes de donación para responder a la alta demanda de pacientes en lista de espera.
“La mayor esperanza de vida ha venido acompañada de más enfermedades crónicas. Por ello, España ha optado por priorizar los trasplantes, al ofrecer mejores resultados que sostener a los pacientes en diálisis o hemodiálisis”, reitera.
La doctora destaca que estas políticas han marcado la diferencia, han salvado vidas y permitido que pacientes renales trasplantados vivan más de 30 años, no solo sobreviviendo, sino con una mejor calidad de vida.
“Yo vengo de Cataluña, al norte de España, donde los centros de trasplante están concentrados en Barcelona. Allá, en un par de horas se puede llegar; aquí, en cambio, los pacientes tienen que recorrer una mayor distancia hasta Monterrey”.
Cada día que pasa es una prueba silenciosa: la fragilidad frente a la enfermedad, la distancia entre la esperanza y la atención médica, y la certeza de que cada retraso puede costar demasiado. Para quienes dependen de un trasplante, cada hora cuenta, cada kilómetro es un riesgo y cada día, una batalla que no siempre se gana
-
![vlPCKXFwMDOSGKOLCfhq.jpg]()
16 hectáreas industriales en venta
Reynosa / TamaulipasDiciembre 20, 20186936 -
EDIFICIO OFICINAS EN VENTA EN CULIACAN SINALOA
Culiacán / SinaloaOctubre 22, 20197311 -
![ywPandjq50cgeZN8WMjE.jpg]()
Los cantaros terrenos en venta
Reynosa / TamaulipasJulio 11, 20188389 -
Edificio en obra negra y Gris, Granjas del Márquez, Acapulco, Guerrero
Acapulco de Juárez / GuerreroOctubre 25, 20196805 -
![J2Ntyo79PADSgpM5ZFSX.jpg]()
Bodega 5600 m2 en renta en Parque Mall Industrial
Reynosa / TamaulipasFebrero 6, 20242643
-
![OXQTxrZ8f8acIS9T7zOK.png]()
Científicos descartan que fuga provocara derrame de hidrocarburos, afirma Sheinbaum
Abril 1, 2026304CDMX / Nacional -
![ikeSJMmttzKmhvH5MzrE.png]()
Placebo estrenan la versión “Re:Created” de “Bruise Pristine”
Marzo 31, 2026251Musica / Espectaculos -
![J8UUQPu5TtvTCQr8vzi9.png]()
Nieto de Fidel Castro critica a Díaz-Canel y dice que la mayoría de los cubanos son capitalistas
Abril 1, 2026237Virales / Espectaculos -
![u1nkRh0hByDG87drzllO.png]()
La trágica historia de Aymen Hussein, héroe de Iraq rumbo al Mundial 2026
Abril 2, 2026223Futbol / Deportes -
![IsYh3D6ff0dNgGppOAkr.jpg]()
Reconoce Buffett que vendió acciones de Apple demasiado pronto
Marzo 31, 2026211Economía y Finanzas / Ciencía y tecnología -
![tjs7JQMQmoRs1VwedgbF.jpg]()
Productores prevén aumento de precios en alimentos del campo por conflicto en Medio Oriente
Marzo 31, 2026208Economía y Finanzas / Ciencía y tecnología -
![vbnqTb25Ks52aTnAQREk.jpg]()
"Vamos a poner orden": nueva titular asegura habrá cambios en la Secretaría de Salud de Tamaulipas
Marzo 31, 2026205Cd. Victoria / Tamaulipas -
![wpOGtx3WouepBhQhbLfo.jpg]()
Unilever y McCormick cierran acuerdo para crear un gigante alimentario de 65,000 mdd
Marzo 31, 2026201Economía y Finanzas / Ciencía y tecnología -
![maRfd7PRZFM738HEQpYq.jpg]()
Suecia vence a Polonia y clasifica al Mundial 2026: se enfrentará a Túnez en el Estadio BBVA
Marzo 31, 2026200Futbol / Deportes -
![cuzPcBWZkppteMImLbi9.png]()
EU señala a México de favorecer a Pemex y obstaculizar a sus empresas ante revisión del T-MEC
Abril 2, 2026187Economía y Finanzas / Ciencía y tecnología
-
![6qOWoByp1XJNIJx0R5W9.png]()
Casos de sarampión se redujeron 66 por ciento: Ssa
Abril 7, 20263CDMX / Nacional -
![p0S1FAGnlhXEYqrOFrmB.png]()
Comité de la ONU rechaza críticas de México y aclara alcance de informe sobre desapariciones
Abril 7, 202617CDMX / Nacional -
![8NW4zkSmNCQW9PLtIarJ.png]()
Salud y Cofepris investigarán caso de suero contaminado en Sonora
Abril 7, 202625CDMX / Nacional -
![Y7hYXBRMGvFd6U32TCow.png]()
Segob reporta 11 bloqueos en 9 estados; reitera llamado al diálogo a campesinos y transportistas
Abril 7, 202629CDMX / Nacional -
![q0MkU5cCWaak3ZRzUpKD.png]()
Valida Corte a UIF bloquear cuentas sin orden judicial en casos como lavado o financiamiento ilegal
Abril 7, 202624Jurídicas / Nacional -
![4qhxJcP2rnsxKKQwr3za.png]()
Sélvame Mx denuncia apertura ilegal de carretera sobre cenotes históricos en Tulum
Abril 7, 202626Frontera Sur / Nacional -
![X4jC5H3cwZfaoU2TePX9.png]()
SRE niega participación del Estado en desapariciones forzadas, pero hay evidencia oficial de casos
Abril 7, 202628CDMX / Nacional -
![KZqzpTlOyjSlx5OB1qZt.png]()
México afectado por la escalada de precios de alimentos y fertizantes a nivel mundial
Abril 7, 202616Economía y Finanzas / Ciencía y tecnología -
![4O4YhOA9kssCKhu7tfVW.png]()
Autoridades descartan daños a flora y fauna por chapopote
Abril 7, 202630Cd. Victoria / Tamaulipas -
![H8k0qz1EjYpChd0KX2xY.png]()
Sheinbaum acusa a televisoras de dañar a hoteleros de Veracruz con cobertura negativa del derrame
Abril 7, 202633CDMX / Nacional